Toutes les infos sur la Rupture du ligament croisÉ
Chirurgie de la rupture du ligament croisé antérieur à Paris
La Clinique du Genou a reçu le classement de « plus grande notoriété pour la chirurgie du ligament croisé à Paris » (Le Nouvel Observateur, d'après les chiffres officiels de la Sécurité sociale pour la clinique Bizet).
Qu’est-ce que la rupture du ligament croisé antérieur (LCA) ?
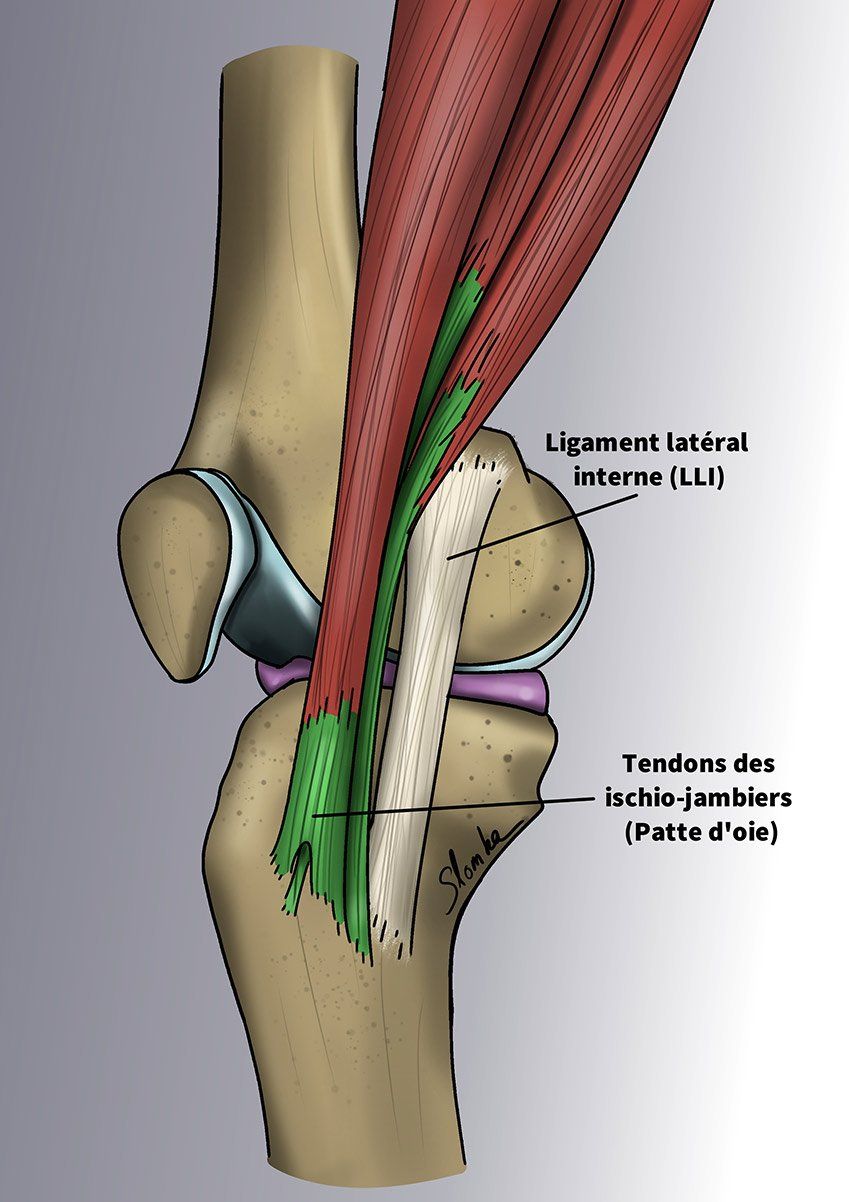
Les ligaments assurent la stabilité d’une articulation. Les ligaments croisés, qui sont situés au centre du genou, constituent le principal frein à la rotation du genou et à la translation d’avant en arrière. Il y a un ligament croisé antérieur (LCA) et un ligament croisé postérieur (LCP).
Une entorse est un traumatisme d’un ligament. Il existe plusieurs grades d’entorse, du simple choc bénin jusqu’à la rupture complète, en passant par l’élongation ou la rupture partielle. En cas de rupture, on parle alors d’entorse grave.
Quels sont les signes de lésion du ligament croisé antérieur ?
Lors de l'accident, le blessé peut percevoir un craquement. Parfois, le genou est immédiatement douloureux, et instable. On parle d’impotence totale lorsque le patient ne peut plus poser le pied par terre.
Quelques minutes ou quelques heures après l’accident, le genou gonfle (parfois de façon impressionnante), ce qui amène souvent le patient à consulter en urgence. Il s’agit d’un épanchement de liquide synovial et de sang mêlés. Le genou doit immédiatement être mis au repos par le médecin qui prend en charge le patient. Une attelle en extension est prescrite (attelle de Zimmer). Antalgiques et anticoagulants sont parfois proposés.
Les radios du genou sont souvent normales. Rarement, on peut voir un arrachement au bord latéral du plateau tibial : la fracture de Segond, qui est le signe indirect d’une rupture complète du LCA dans 100 % des cas. L’IRM doit être prescrite, mais ne doit pas être faite avant 15 jours à 3 semaines, car le sang dans l’articulation rend difficile l’interprétation des résultats. Le patient verra alors son chirurgien orthopédiste avec les résultats de l’IRM.
En cas de doute initial, il est prudent de réaliser des clichés comparatifs des 2 genoux en « tiroir forcé » ou de « test GNRB » qui mesure la laxité des 2 genoux pour confirmer la rupture. L’IRM est également LE meilleur examen pour diagnostiquer d’éventuelles lésions associées (fissures des ménisques, entorses des autres ligaments du genou…).
L’examen clinique du genou blessé comparativement au côté « sain » mettra alors en évidence une laxité. On parle alors de « tiroir antérieur », de « signe de Lachman » et parfois de « ressaut antéro-latéral ». Le chirurgien cherchera aussi à vérifier l’état des ménisques.
Que vous proposera le chirurgien ?
Dans un premier temps, il faut mettre le genou au repos quelques jours afin de le laisser dégonfler et cicatriser. S’il y a des lésions des autres ligaments, il faudra les laisser cicatriser environ 45 jours.
Un protocole de kinésithérapie sera prescrit à tous les patients. Il est également recommandé de surélever le genou quelques jours pour aider l’épanchement à se drainer. La glace (dans une serviette) est un excellent antidouleur pour les articulations.
La rééducation aura alors différents objectifs :
- Renforcer avant tout les muscles ischio-jambiers et le quadriceps qui travaillent ensemble pour la stabilité du genou. Les muscles vont rapidement « fondre » après l’accident et il faudra les remuscler pour éviter toute laxité invalidante au quotidien ;
- Préparer le patient candidat à une chirurgie de ligamentoplastie : « tout ce qui a été fait avant l’opération est gagné sur ce qu’il faudra faire après ! » ;
- Les massages antalgiques et la physiothérapie aideront à soulager la douleur.
En fonction de la demande fonctionnelle du patient, le chirurgien proposera ou non une chirurgie de réparation ou « ligamentoplastie du LCA ».
L’âge du patient guide aussi la décision :
- Avant 45 ans, il est souvent souhaitable de réparer le ligament croisé pour prévenir la survenue d’arthrose. Attention, la ligamentoplastie du genou n’empêche pas la survenue d‘arthrose du genou, mais ralentira certainement beaucoup le processus. Les recommandations scientifiques les plus récentes préconisent même systématiquement la ligamentoplastie chez de très jeunes patients (de 15 à 25 ans) ;
- Après 45 ans, un patient qui souhaite pratiquer un sport pivot peut prétendre à une ligamentoplastie sous réserve que le reste du genou soit en bonne santé ;
- Un patient dont la profession nécessite un genou stable pour des raisons de sécurité requerra aussi une chirurgie ligamentaire (professions du bâtiment, fonctionnaires de police, militaires…) ;
- En cas de lésions associées des ménisques, ceux-ci seront traités dans le même temps que le ligament croisé.
L’intervention est-elle urgente ?
Non. Elle doit être pratiquée au mieux entre un mois et six mois après l’accident :
- Un mois, pour laisser le temps au genou de bien dégonfler et à la rééducation préopératoire de préparer le genou à la chirurgie ;
- Six mois, pour ne pas laisser le temps aux muscles de trop fondre, rendant la rééducation postopératoire encore plus difficile.
Comment se passe l’opération du ligament croisé antérieur ?
(Réf. : Les Cahiers de Chirurgie, 1er Trimestre 2002)
À la Clinique du Genou, nous pratiquons plusieurs techniques chirurgicales de ligamentoplastie du LCA. La technique est choisie par le chirurgien en fonction du patient.
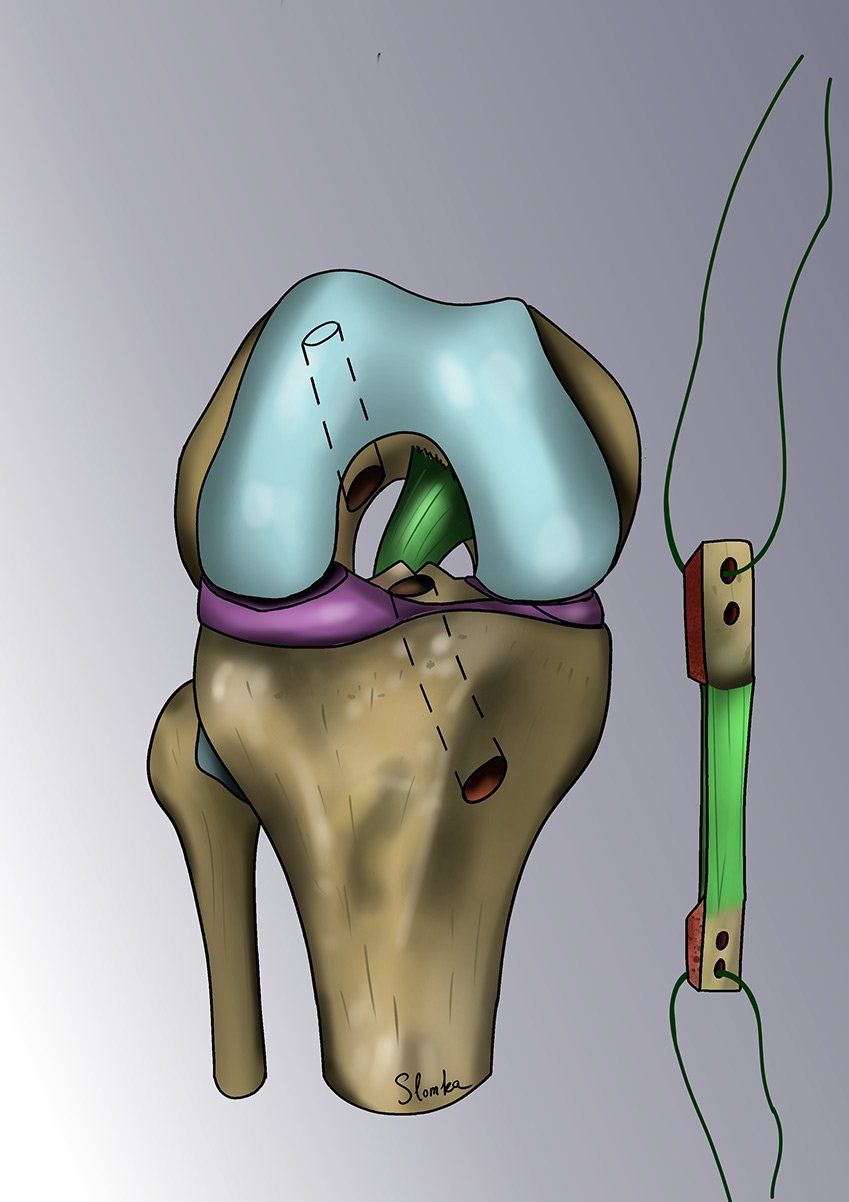
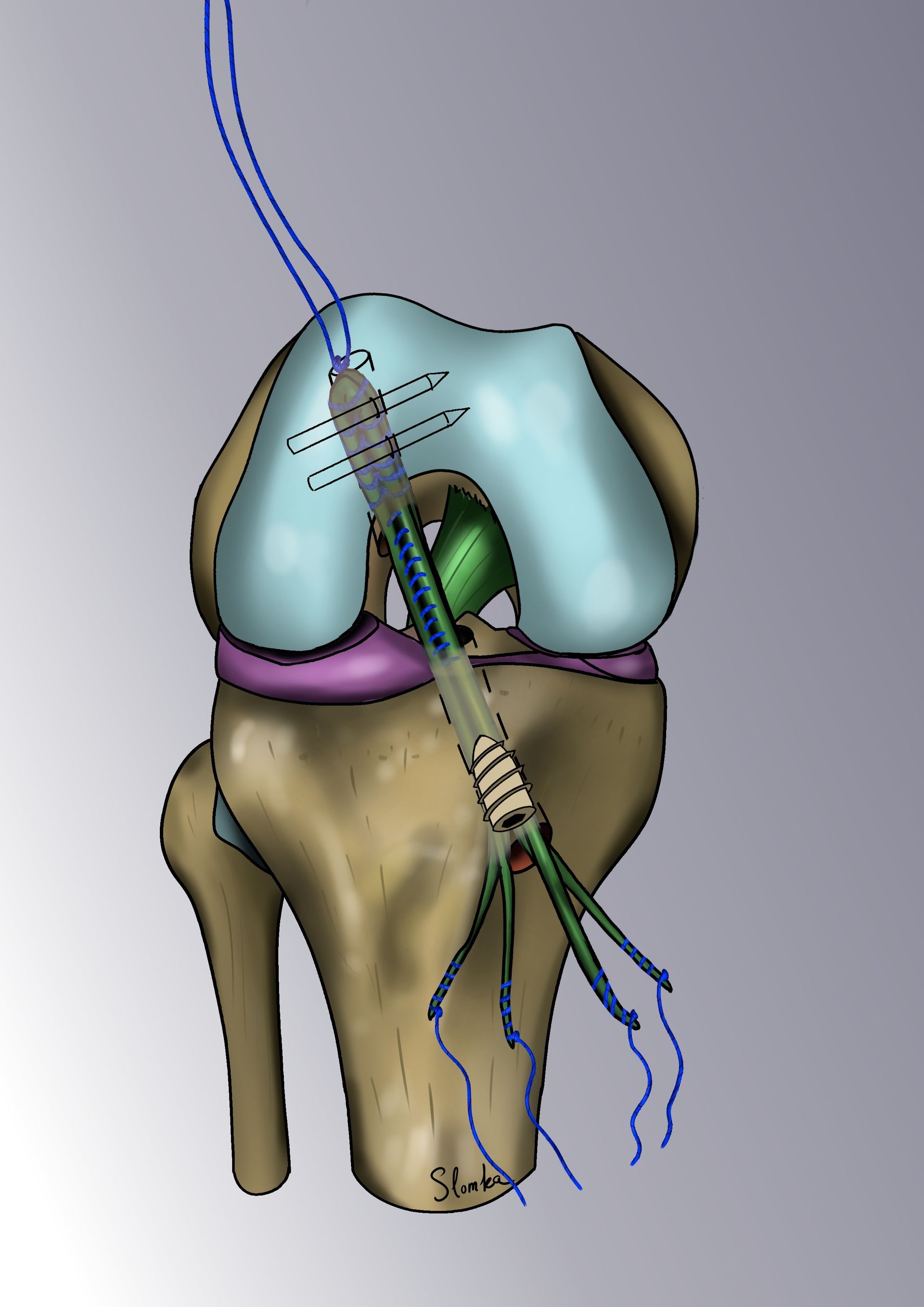
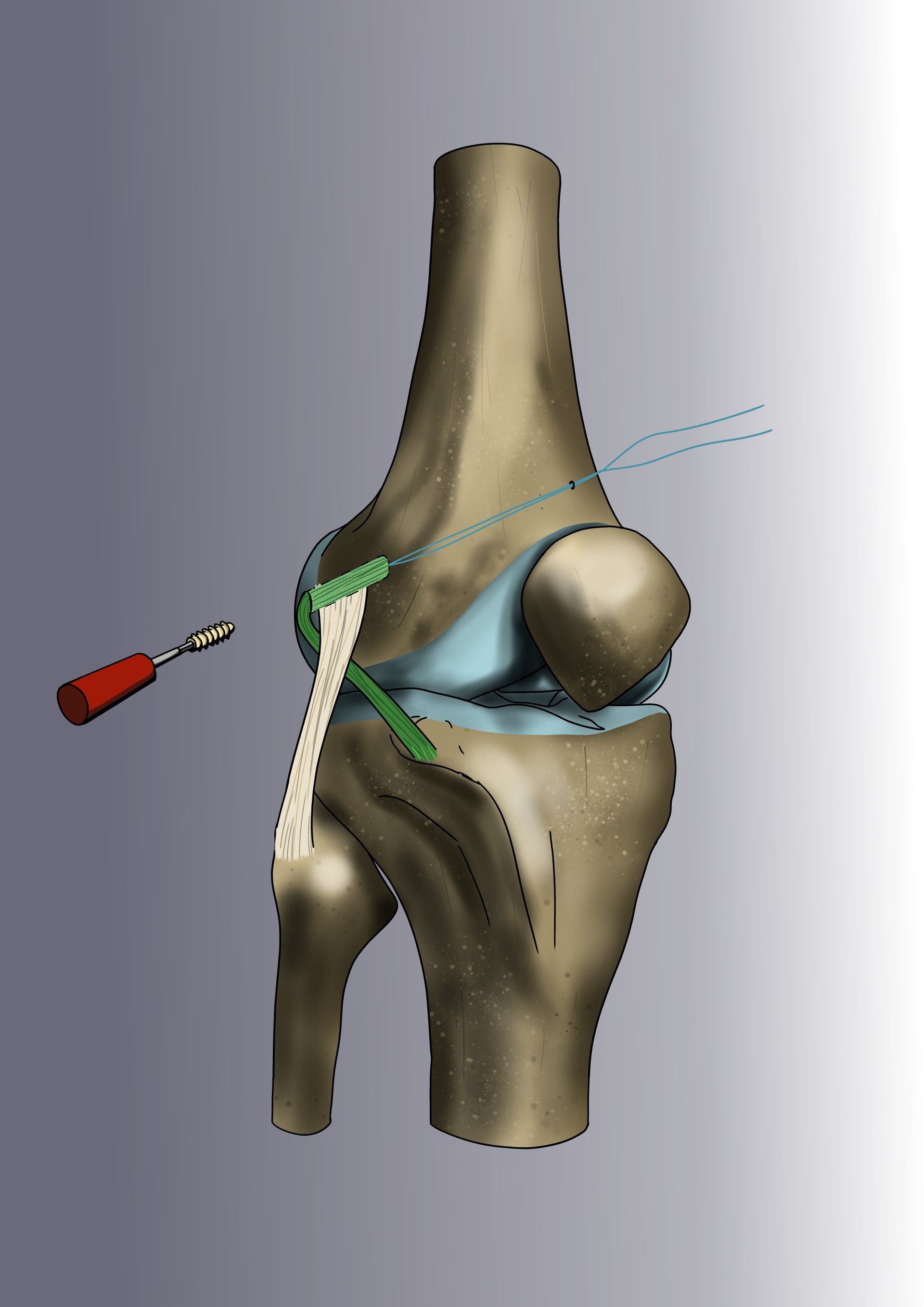
Nos techniques sont dérivées de la technique décrite par le Dr Slomka : cette intervention s’appelle la ligamentoplastie « mini-invasive » ou par « mini-cicatrice » sous arthroscopie.
Nous proposons principalement 3 techniques : le KJ (ou technique de Kenneth Jones), le DIDT et le DT 3+2. La technique sera choisie en fonction du patient, de la symptomatologie, mais aussi de sa demande fonctionnelle. Dans tous les cas, d’éventuelles fissures méniscales concomitantes seront traitées dans le même temps. L’opération dure 45 minutes environ sous anesthésie générale ou locorégionale.
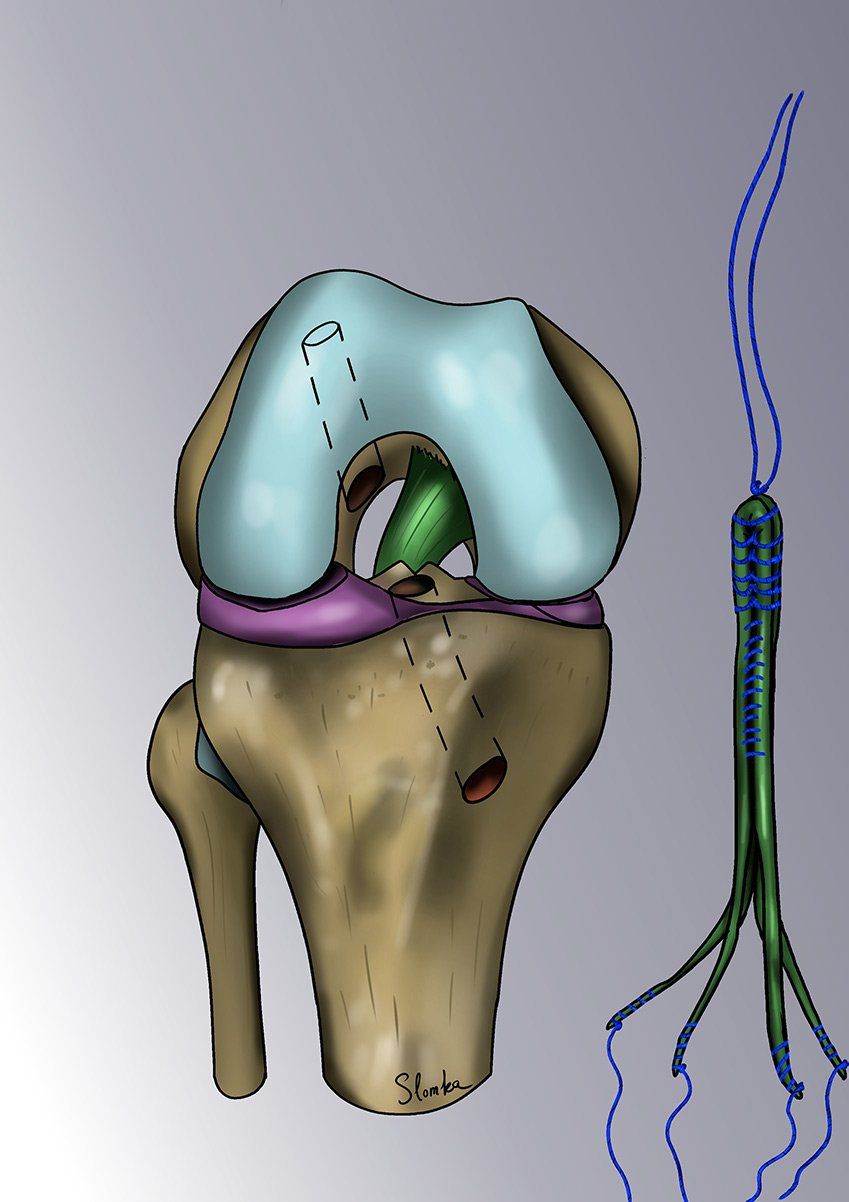
Le KJ sous arthroscopie : améliorée au fil du temps par le Dr Slomka, cette technique de microchirurgie repose sur la technique originelle du Dr Kenneth Jones (ou KJ). La cicatrice se limite souvent de 2 à 5 cm en face antérieure du genou (au lieu des 30 cm d’il y a quelques années).
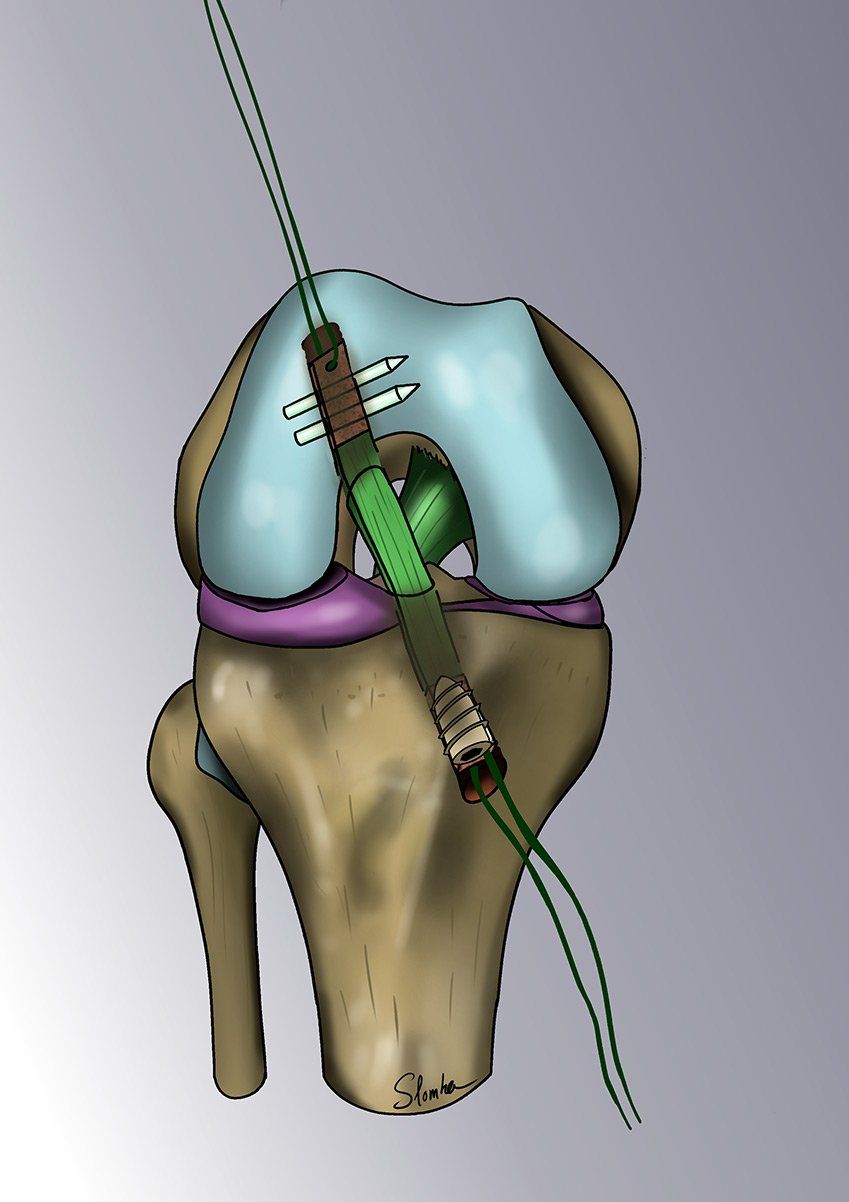
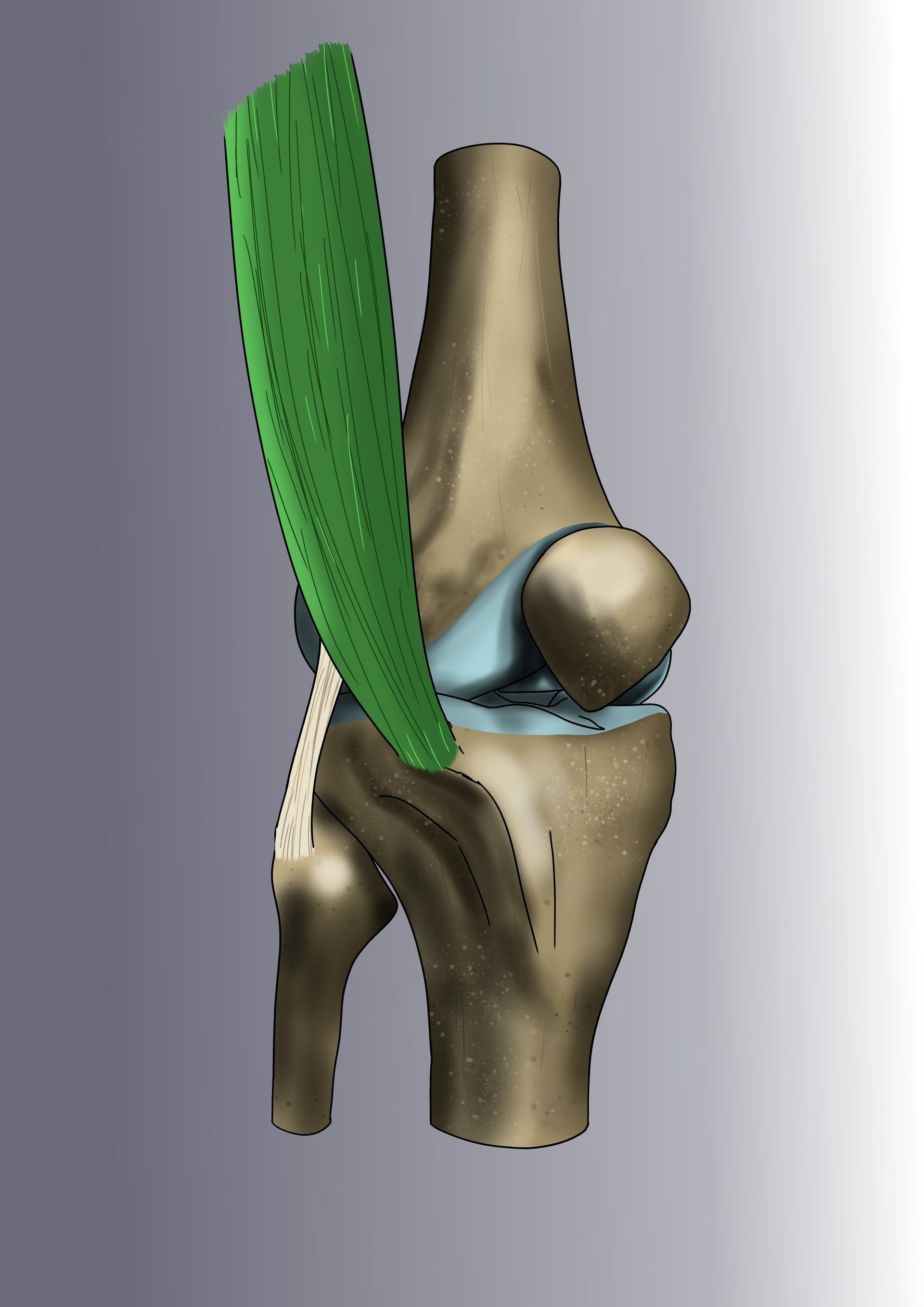
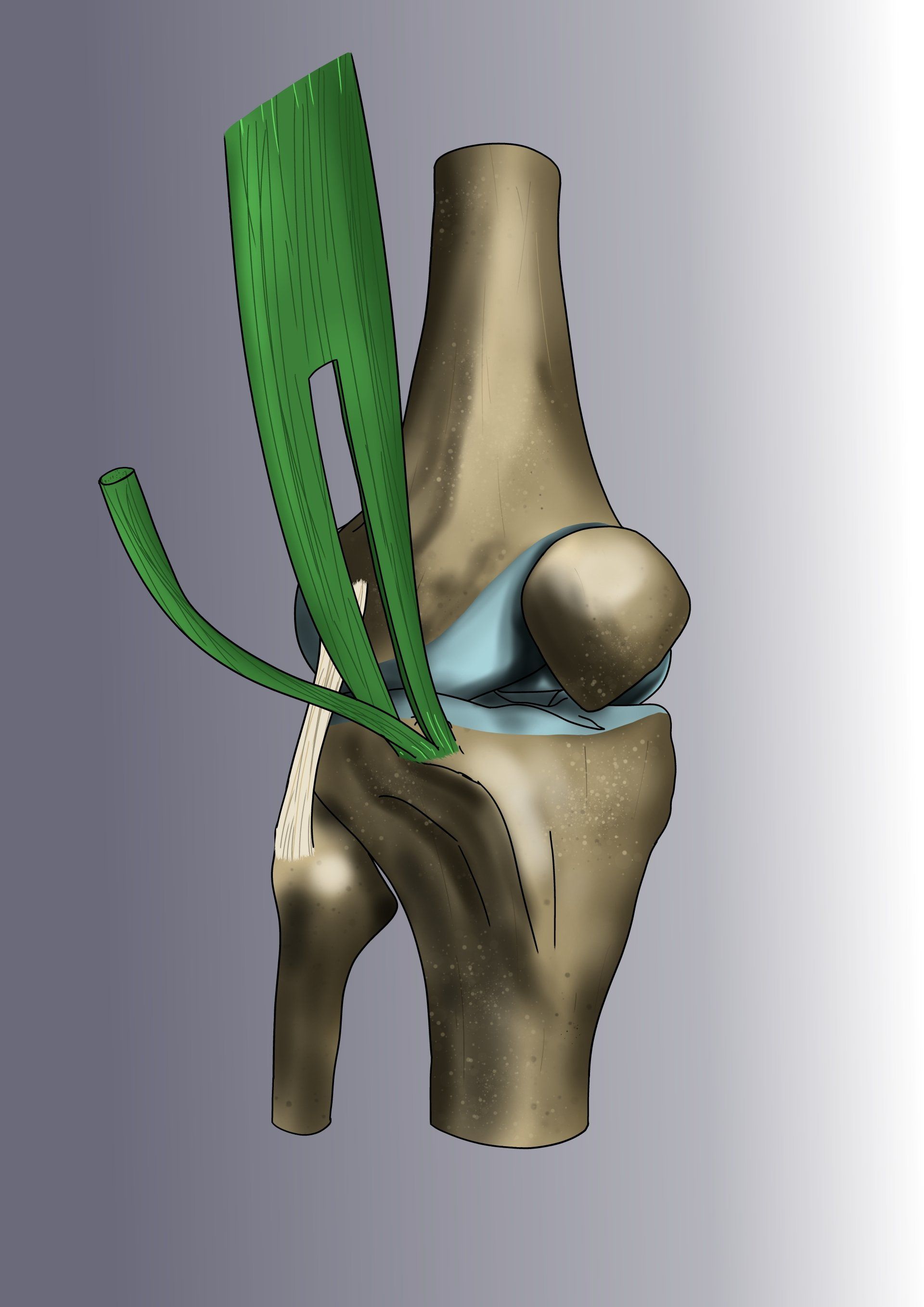
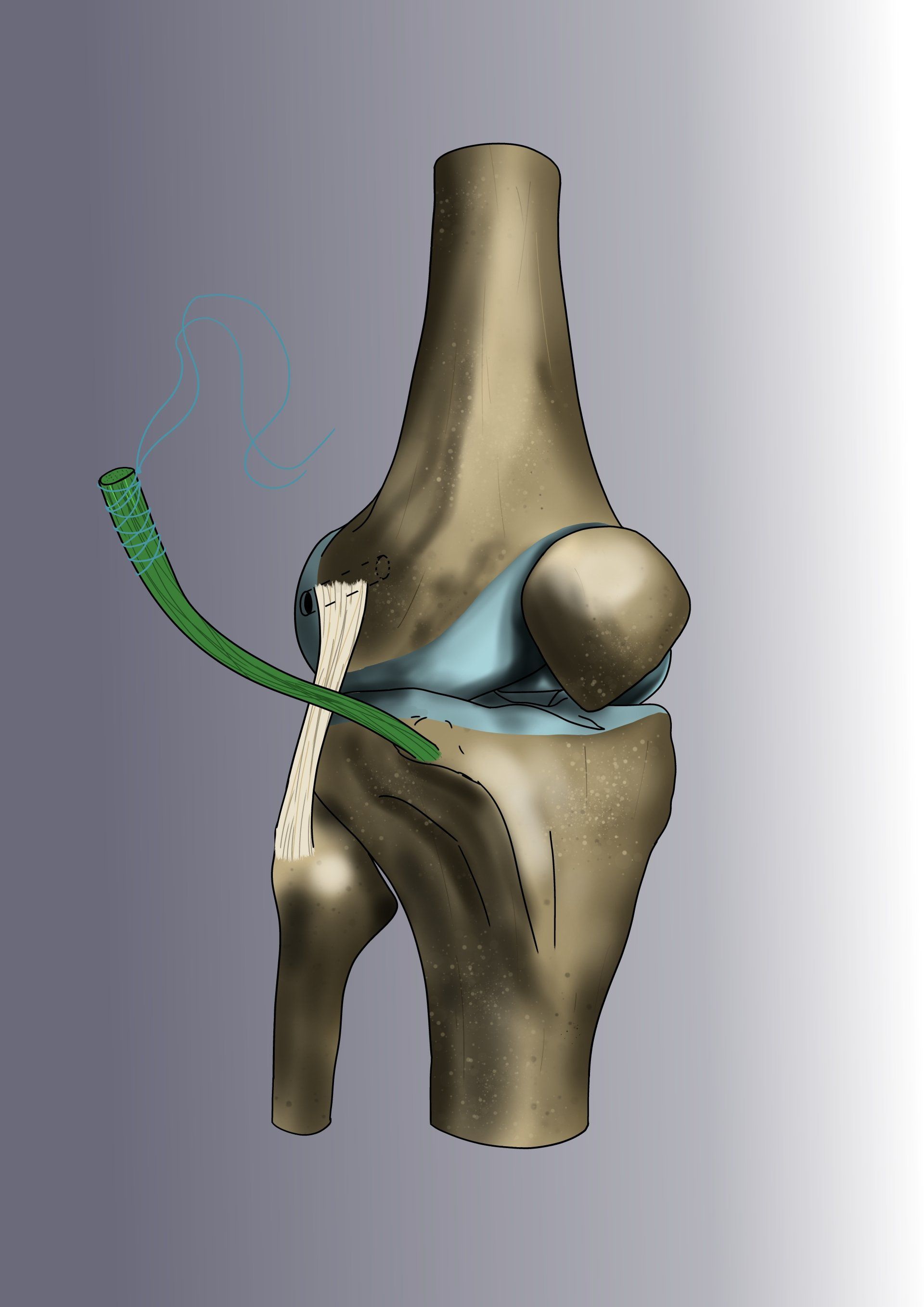
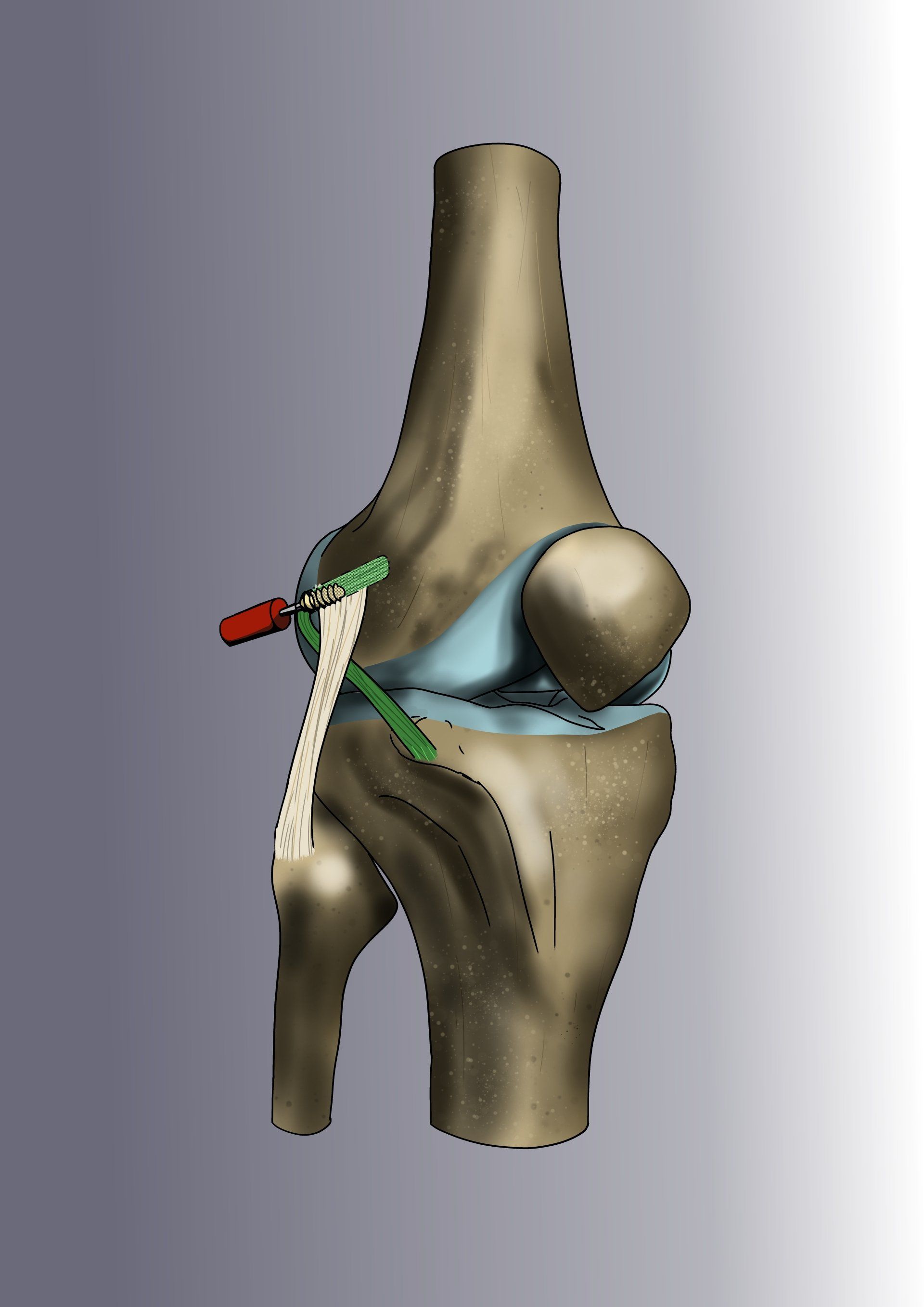
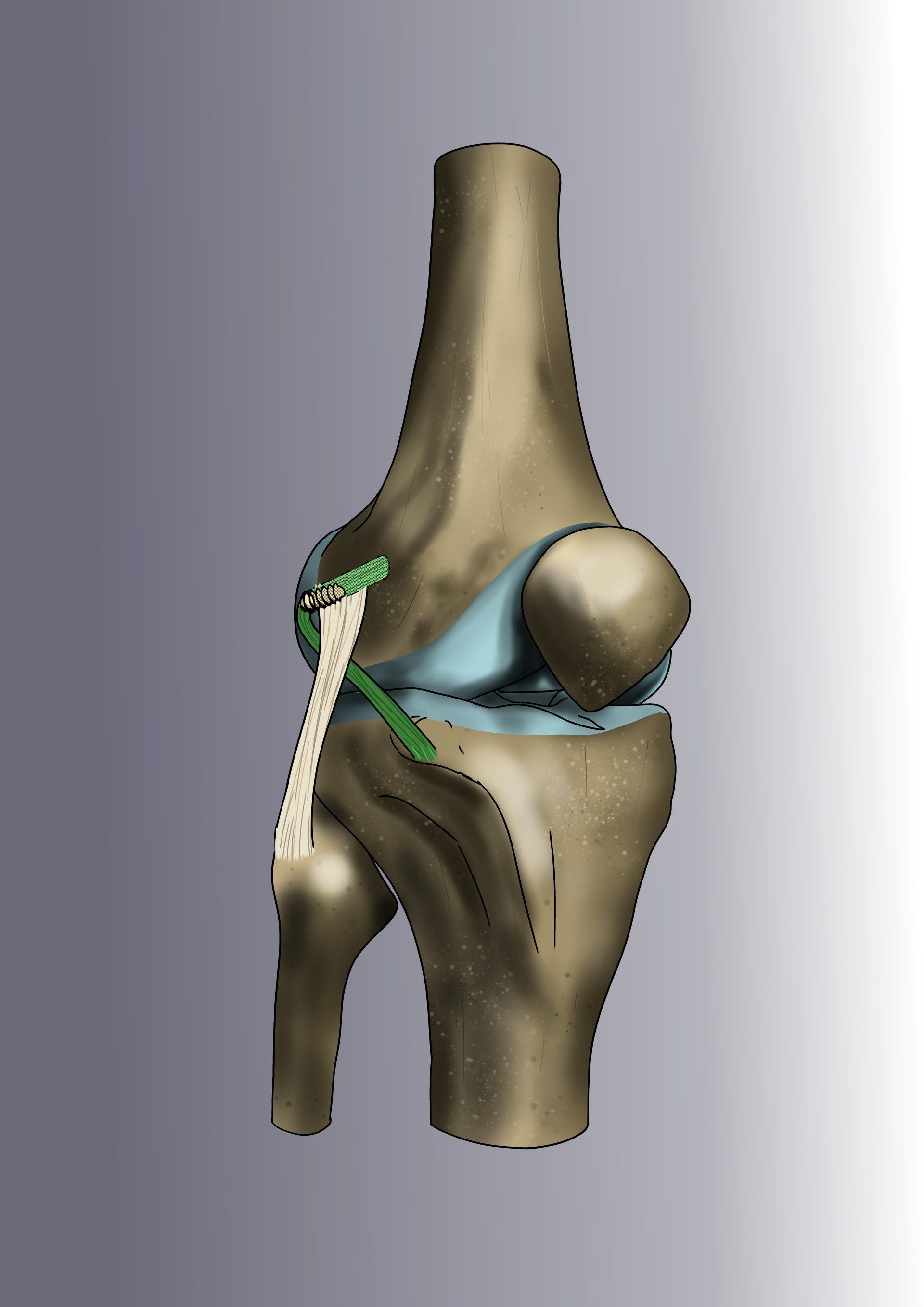
La méthode consiste à remplacer le ligament croisé rompu par une « autogreffe » de tendon rotulien (le gros tendon à l’avant du genou). On ne prélève qu’une petite partie du tendon - qui reste donc parfaitement compétent et va cicatriser en quelques semaines. L’opération est ensuite intégralement effectuée sous arthroscopie.
Le chirurgien contrôle les gestes de microchirurgie sur un écran 4K sans jamais avoir besoin d’ouvrir le genou. La greffe va remplacer le LCA rompu et sera fixée au fémur par un système résorbable appelé « RIGIDFIX » de dernière génération et au tibia par une vis résorbable. La greffe va se souder aux os en quelques semaines et remplacera définitivement le LCA.
Quelles sont les suites de l’opération ?
L’intervention est réalisée la plupart du temps en ambulatoire, mais peut nécessiter une hospitalisation (souhait du patient, domicile éloigné…). La rééducation est commencée immédiatement après l’intervention. Si un geste de réparation des ménisques est effectué, une décharge avec des béquilles est prescrite pour 3 semaines, sinon l’appui peut être repris immédiatement. Dès que le quadriceps « verrouille » c’est-à-dire dès qu’il est assez réveillé, on peut retirer l’attelle.
Commence alors la rééducation accélérée de la Clinique du Genou, qui permet la reprise rapide des activités de la vie normale et un retour au sport précoce :
- À partir de J45, la natation et le vélo peuvent être repris (2 mois en cas de suture méniscale) ;
- À partir de 3 mois, la course à pied et les sports « non-pivot » peuvent être repris ;
- À partir de 6 mois environ, les sports à pivot sont autorisés.
Cette rééducation sera conduite en centre spécialisé en hospitalisation complète, en particulier pour des sportifs professionnels ou de haut niveau à Capbreton par exemple. Autrement, un hôpital de jour sera proposé : le patient est conduit en taxi-ambulance (conventionné) au centre de rééducation tous les jours pendant 1 mois, puis environ 3 fois par semaine chez un kinésithérapeute libéral.
Quelle est l’indisponibilité / la durée de l’arrêt de travail ?
L’indisponibilité varie surtout en fonction du métier.
L’arrêt de travail est au minimum de 1 mois pour quelqu’un qui travaille assis, car on ne peut réduire la première phase de la rééducation qui est quotidienne et fatigante. L’objectif de l’intervention étant de reprendre au plus vite le sport, ce premier mois est l’équivalent d’un entraînement sportif quotidien intense.
La conduite peut être reprise après 1 mois également.
Cette opération est-elle douloureuse ?
Aucune intervention n’est indolore.
Pour la ligamentoplastie de genou, la première nuit est souvent douloureuse. C’est la raison pour laquelle, il est TOUJOURS prescrit de puissants antidouleur de palier 1 (p aracétamol, AINS…), 2 (tramadol, opium, codéine…) ou 3 (morphiniques). Le genou reste « immobilisé » dans une attelle et il faut glacer régulièrement le genou. Si les médicaments sont pris de façon systématique sans attendre que la douleur ne s’installe, la première nuit sera bien plus confortable.
Par la suite, des antidouleurs « simples » suffisent presque toujours à contenir les douleurs. Avant chaque séance de rééducation, il est conseillé de prendre un antalgique. Cela aidera à obtenir de bons résultats rapidement sans souffrir.
Peut-il y avoir des complications ?
Oui. Il n’existe aucune chirurgie sans risque de complication.
C’est pourquoi le patient doit bien réfléchir à l’intérêt de cette intervention, peser le pour et le contre, choisir le bon chirurgien, s’informer. Son consentement doit donc être « éclairé ». C’est la raison pour laquelle au cours de la consultation préopératoire, le chirurgien aura donné de nombreuses informations concernant l’intervention, les bénéfices attendus et les risques. Des documents récapitulant les risques sont également fournis à l’issue de la consultation.
Les complications sont RARES (moins de 1 % des cas), et même si tout est fait pour les éviter, certaines sont plus ou moins graves. La loi impose de les énumérer :
- Allergies (dépistées au mieux à la consultation d’anesthésie 3 jours minimum avant l’opération) ;
- Phlébites (vilains bouchons dans les veines, qui migrent vers les poumons en embolies pulmonaires, parfois mortelles) - elles sont efficacement prévenues par trois semaines de piqûres sous cutanées d’anticoagulants ;
- Algoneurodystrophie ou algodystrophie : c’est une réaction nerveuse, sorte de « dépression nerveuse du genou » qui engendre une décalcification osseuse et des douleurs qui peuvent traîner des mois. Elle est imprévisible. Diagnostiquée par une scintigraphie osseuse (radio spécialisée), elle nécessitera un long traitement par des piqûres de calcitonine ;
- Les accolements, les fibroses, le syndrome du cyclope, limitant l’extension (raideur) qui devient douloureuse : nécessitera une arthroscopie pour nettoyer le genou ;
- L’infection : rare mais redoutable. Prévenue par une antibiothérapie dès le début de l’intervention ;
- Les complications du garrot, dont la compression peut ralentir le nerf sciatique et toucher les muscles de la cuisse et la mobilité du membre inférieur.
CONCLUSION
La rupture du ligament croisé antérieur est devenue très fréquente avec notre civilisation des loisirs et du sport. Sa réparation est une intervention spécialisée, qui doit être réalisée par des équipes entraînées. La Clinique du Genou a traité des milliers de blessés.
L’intervention de ligamentoplastie « mini-invasive » sous arthroscopie selon la technique du Dr SLOMKA a fait ses preuves, mais elle doit être réservée aux amateurs de sport ou aux gens actifs, dont la profession nécessite un genou stable.
Car si l’opération est devenue une intervention de routine, la rééducation - même « accélérée » - est souvent pénible et fatigante.
LA RUPTURE DU LIGAMENT CROISÉ POSTÉRIEUR, OU LCP
Elle est beaucoup plus rare que celle du ligament croisé antérieur. Le mécanisme est souvent différent de celui d’une rupture du LCA. Les accidents de la route sont fréquemment incriminés dans les ruptures du LCP. Parfois, les autres blessures plus graves peuvent occulter la lésion du LCP qui n’est diagnostiquée que plus tard. Elle sera confirmée par l'IRM.
Le chirurgien prescrira une attelle et deux cannes, avec des anticoagulants, pendant quatre semaines. Ce temps permet au ligament de cicatriser partiellement.
Ensuite une rééducation de plusieurs mois sera entreprise. Le sport sera repris vers six mois avec une attelle articulée. La chirurgie est rarement nécessaire, car la rééducation donne des résultats souvent identiques, voire meilleurs. La reprise du sport est possible avec un LCP « rompu », même à haut niveau.